“为何今年呼吸道感染这么严重”、“免疫债是什么”,“感染康复才一周,为何又发热咳嗽了。”最近在朋友圈和新闻中,出现了很多关于呼吸道传染病的信息。周围也有很多人出现了发烧、咳嗽等症状。除了甲流、乙流等病毒,还有支原体、鼻病毒、呼吸道合胞病毒以及新冠病毒等。2023年似乎是呼吸道疾病流行大年。近日,知名感染病学专家,复旦大学附属中山医院感染病科主任胡必杰教授做客“墨子沙龙”,帮助我们全方位认识和应对急性呼吸道感染病。胡必杰教授主要从事肺部感染、医院感染和临床微生物等方面的临床和研究工作,中华预防医学会医院感染控制学分会第三和第四届主任委员,目前担任上海市呼吸病研究所副所长,上海市院内感染质控中心主任、全球华人临床微生物与感染学会理事长。
胡必杰(中山医院感染病科主任)| 嘉 宾
周 晨(深究科学) | 整 理
今天我们讨论一个备受关注的话题——急性呼吸道感染(ARI)的科学认知与应对方法。ARI英文全称是Acute respiratory infections。
多年前,世界卫生组织就已启用这个词,引导大家关注感染相关问题,特别是与呼吸道疾病有关的。世界上十大最强病毒之一是呼吸道病毒,在过去的半个世纪里,包括SARS、H1N1甲流病毒和汉坦病毒等。
下面这张图很有意思,回顾了过去数百年历史人类面临的许多疫情,如黑死病、天花、霍乱、黄热病等。但近半个世纪,感染主要由病毒引起,这与以往的细菌感染是不同的。
因为有抗生素应对,使得细菌性感染变得相对不那么可怕,而对付病毒感染却非常棘手,尽管我们有了一些抗病毒药物,但总体上处理起来不像细菌感染那么容易。

在过去半个世纪里,呼吸道病毒感染尤其突出,如香港流感、甲型H1N1流感、传染性非典型肺炎、中东呼吸综合症等,即便是中东呼吸综合症病例并不多也引起了不少的恐慌和致死率。当下,我们面临的挑战是新冠病毒,以及我们刚刚从新冠病毒中康复后面临的新问题,今天我们主要讨论急性呼吸道感染。
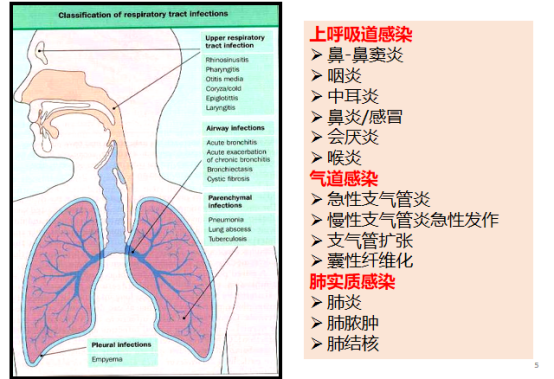
作为基础知识,需要清楚什么是急性呼吸道感染。作为临床医生,我们经常提到上呼吸道感染,简称上感,有发烧、喉咙痛、鼻塞等症状。而如果出现黄痰、气急、肺部听诊发现湿啰音、胸部CT显示浸润性病灶等,则称之为肺炎或下呼吸道感染。
但目前我们面临的问题,不能再简单地将其称为上呼吸道感染,我们需要了解感染发生在哪个部位,由哪种病原体引起。简单来说,鼻炎、鼻窦炎、咽炎、中耳炎等,即使是上呼吸道感染,如果未妥善处理可能会向下发展,尤其是对幼童会出现喉头水肿导致气道阻塞,后果不堪设想。
20年前,面对SARS(传染性非典型肺炎)时,为了应对急性呼吸道传染病,我们设立了发热门诊,这是为了集中诊治急性呼吸道感染,避免与其他患者混在一起,从而导致医疗机构感染的爆发,但发热门诊经过多年以后,有人开始质疑,是否需要关闭发热门诊。

在过去三、四年间,新冠病毒的出现让我们开始认识到发热门诊可能会成中国永久性医疗机构的设置,因为这对呼吸道感染的防控至关重要。然而,有些人对发热门诊的用途存在望文生义,认为它只是用来诊治发热病人,这实际上不太准确。发热门诊的核心作用在于提供针对急性呼吸道感染的诊治,并具有一定的隔离功能。
比如,如果一个人持续发烧几个月,怀疑患者患有内膜炎、血液病或其他肿瘤性发烧,甚至尿路感染,这就不适合前往发热门诊就诊。相反,即使没有发烧,但有咳嗽、鼻塞等呼吸道症状,那就建议你去发热门诊,而不是一般的内科门诊。因此,了解什么情况下应该前往发热门诊是非常重要的。我们需要加强对这个概念的宣传,让大家引起重视。
最近,我国医疗机构,尤其是儿科,接待了大量的患者,医务人员非常辛苦,他们加班加点,开了很多诊室,但仍然不够。我所在的上海中山医院的发热门诊,平常情况下我们一天分三个班次,12月16日那天的中班(下午3点到晚上11点),接待了136名患者,其中71例为甲流,8例为乙流,2例为新冠。
从这些简单案例中大家可能感受到,中山医院发热门诊的患者数量近期有所下降。在顶峰时期,一个中班会超过200名患者。
我们现在主要接诊的仍然是甲流,乙流也有一定比例,新冠病例数量实际上很少。对于重症患者,如果病情太严重,我们可能需要将其转急诊。目前成人发热门诊整体处于相对平稳的状态。
许多呼吸道传染病,与鼠疫和霍乱不一样,后者是由细菌感染引起的,相对来说我们有较好的抗菌药物治疗,不像以前可能会引发大规模传播。然而,如果处置不当的话,主要由病毒引起的呼吸道传染病仍可能大规模爆发。但是我相信,通过过去几年积累的经验和科学知识,我们对于呼吸道传染病能更从容地应对,尽管有时还不能完全达到我们期望的那样。今天我将从以下几个热点问题简要与大家交流。

01 本轮急性呼吸道感染高位波动,与免疫债有关吗?
首先,我们需要考虑呼吸道感染是否正处于高位波动。
这种波动与哪些因素相关呢?有一个新词叫做“免疫债”,是不是与这个有关?在今年6月份,就有人提出我们的感受,支原体感染似乎比以往更多。到了10月份更加明显,尤其在儿童中,支原体感染的比例更加显著。与此同时,流感病毒的发病率也似乎有所增加。目前,已有了很多数据来支持这一感受,但我们需要弄清楚背后的原因。
通常我们认为,这种情况可能与以下几个因素有关。
首先,普通民众对急性呼吸道感染、发烧和咳嗽等症状可能更加重视。以前年长的人在家中出现发烧时,并不会立即就医,而是会用传统的做法在家里“捂一捂”,这在很多情况下是有效的。但对于新冠等疾病,如果不及时就医,可能会导致肺炎甚至呼吸衰竭,会有生命危险。因此,现在我们看到发热门诊的病人经常早上发烧,下午晚上就会去医院就诊,这显示了对待症状的重视程度明显不同。

第二,医务人员对急性呼吸道感染更加重视,有助于更容易地发现和诊断这些疾病?但我在这里打了个问号,因为这并不完全意味着医务人员的重视程度直接影响了诊断的准确性。由于实验室监测能力增强,以往我们不能发现的病原体现在能发现了,但这种增加与呼吸道感染病例的增加之间关系可能不大,而是我们现在可能比以前更容易发现一些病原体。
例如,支原体就是一个典型的例子。最近许多媒体向我咨询,为什么中国最近支原体感染的病例比之前增加很多?我认为,在过去支原体感染其实也很常见。在中国,20年前对成人社区获得性肺炎进行的流行病学调查中,支原体感染是第一位的常见原因。
过去医院实验室可能没有监测这些病原体,但在新冠以后,能够更容易地通过核酸检测等技术检测到它们。因此病原体检出的增加并不一定意味着真正的感染病原体的增加,这是常规检测技术提高所导致的。
最后一条,我们确实看到了发烧、咳嗽、流涕、喉咙疼痛等病例的增加。这种增加可能原因的一种理论是,人群的免疫力每3到5年会下降一次,这可能导致某些疾病的再次传播。另外,也有可能是某些疾病每年都会出现,只是轮换性地增加。于是有人提出了“免疫债”的观点。
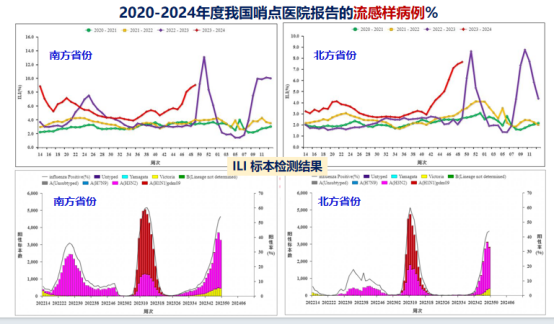
我先介绍一下中国的流感的监测数据,这是我从中国疾病预防控制中心(CDC)处获得的数据。在过去几年中,我们看到的流感样病例(ILI)是比较低的。从2020到2021年度,流感样病例是在低位的;2021到2022年度,增加了一些,但还是在低位;2022到2023度,开始在某些地区出现高位波动。
流感暴发疫情方面,南方省份和北方省份在2022年到2023年、2023年初到2023年底,流感暴发疫情案例数量明显增高,比如说南方省份早期的1000多起,到现在2000多起,这个意味着流感暴发疫情确实与往年比在增加。

关于增加的原因,目前一个被广泛讨论的词汇是“免疫落差”(Immunity Gap)或“免疫债”(Immune Debt)。这一概念指的是我们过去的疫情防控比较完美,在疫情防控方面所采取的非药物干预措施,比如戴口罩、加强通风、保持良好的手卫生以及减少人际接触等,导致人群与细菌病毒的接触明显减少。这种减少在一定程度上降低了感染病例,但也削弱了人体对这些病原体产生的特异性免疫功能。流感病毒的感染率下降,人群对流感的相关免疫力也因此降低,对支原体的接触减少,支原体的免疫力也因此下降。
随着隔离的解除,如不再强调避免人群聚集,避免近距离交往等,人们开始更频繁地聚集和交往。在这种情况下,一旦有感染者出现,传染就变得更容易,从而可能导致大规模的疫情爆发。
以前我们对疫情的认识是,人们免疫力较强,病毒感染处于一种平衡状态。但现在由于免疫力下降,这种平衡被打破,免疫功能较弱的人群比例明显增加,一旦感染,很容易引发大规模的疫情。
当然这是理论上的,但在现阶段医学上这种模式是否真的存在?美国疾病控制与预防中心(CDC)的数据显示了这一趋势。2020年到2021季度,美国流感样病例较少,但到了2021到2022年,开始出现大规模爆发,这些病例指的是发烧症状,但病原体尚未确诊。另一方面,在确诊的流感病例中,2020到2021年间病例也较少,但在解封后迅速增加。随后在2023年,病例数下降,也就是说经过去年大规模疫情爆发之后,今年感染病例的数量会回落。
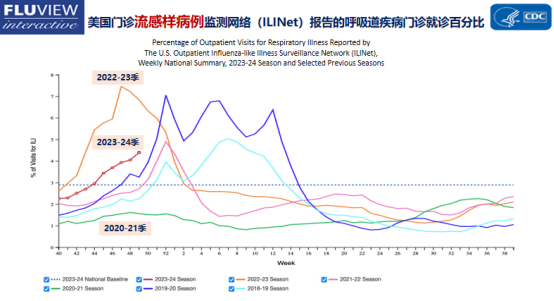
在中国,由于去年(2022到2023年)解封,所以2023到2024年的疫情显得比较严重。类似地,美国儿科新生死亡病例在去年增加,今年又开始回落,这些数据似乎也反映了“免疫债”情形的存在。
最近一段时间,有很多关于“免疫债”的研究文章,这些文章的观点已开始影响我们今后采取的防控措施,特别是针对儿童病例。有些文章指出,严格的公共卫生措施和非药物干预在消除呼吸道传播感染方面取得了成功,不仅限于新冠疫情,也包括流感等病毒,然而“免疫债”可能会引起我们未来对更严重、更大规模疫情的担忧。

“免疫债”的潜在观点认为,长期低度暴露于某些特定病原体可能导致人群免疫力减弱,增加易感人群的比例。有些数据很有意思,在新西兰、澳大利亚这些地方,在解封后呼吸道病毒的发病率增加了五倍以上。今年3月和4月,美国的人偏肺病毒患病人数突然上涨。在此期间,中国也检测出了人偏肺病毒,但因之前未进行常规监测,无法准确说明中国人偏肺病毒的情况。但在国际上人偏肺病毒可能出现了增加的趋势。
这种情况下,易感人群增加,免疫功能下降,同时我们缺乏相应的疫苗接种,这可能导致我们对某些感染病原体的抵抗力下降,不仅仅是针对单一病毒,而是包括呼吸道传播的多种病原体在发生改变,如肺炎链球菌、流感嗜血杆菌以及脑膜炎奈瑟菌等。
去年欧洲出现了不明原因的肝炎,部分病例与腺病毒有关。腺病毒之前毒力较低,但在某一段时间内中断后可能会导致人类对腺病毒的免疫功能下降,引发了新的病毒感染。所以“免疫债”这一理论,对解释中国目前肺炎支原体感染现象具有一定启发作用,也许能解释目前成人支原体肺炎相对儿童是比较轻微的现象。
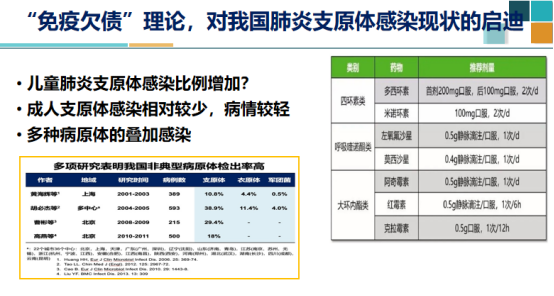
现在儿科医生的反映,儿童支原体感染的发病率和肺炎支原体肺炎的比例都在增加。这或许是“免疫债”所导致的。如果我们衍生到中国的呼吸道病毒来看,中国对许多呼吸道感染的治疗存在挑战,以支原体为例,因为约80%的支原体对大环内酯类药物产生了耐药性。这使得儿童支原体肺炎的治疗变得更加困难,发病率增加,病情加重。另外有两种有效的药物受限使用,其中四环素可能导致牙釉质沉积(黄板牙);另外呼吸喹诺酮类药物,在动物身上实验发现可能会对软骨、骨骼发育造成一定的影响,因此不可在18岁以下的儿童、青少年使用。国际上稍有不同观点,认为16岁以上,如骨骼已经发育好,可以使用氟喹诺酮这类药物,因此目前对于一些情况比较严重的支原体感染,我们可能需要“超说明书”来使用这两种药物。
在成人中,支原体感染的增加并不明显。目前国际上对于免疫债的说法,正反双方都有依据。我比较赞同支持方。反对方提出,无法完全解释当前的情况。其实,出现免疫债的情况,与病原体种类和年龄有关。一种说法是,免疫债在儿童中尤为明显,成人相对较弱。
我们了解了免疫债这个理论,后面的内容理解起来也会更加容易。
02 感染康复才一周,为何又发热咳嗽了?
对于急性呼吸道感染,康复后一周,发生再次出现咳嗽的情况。这可能是因为多种呼吸道病原体的叠加感染。虽然以前也存在低水平的感染,但今天这种情况更加明显。这种低水平的感染可能与“免疫债”有关。

国际上的文献表明,我们不仅仅面临流感和支原体的挑战,还有其他很多病原体。整体免疫功能的下降,增加了各种病原体叠加感染的机会,如腺病毒、人偏肺病毒、风疹病毒和水痘带状疱疹病毒等。
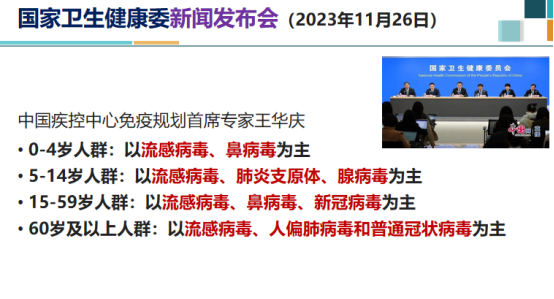
不同人群所面临的常见病原体可能有所不同,但总体来看,在11月26日国家卫健委的新闻发布会中,专家介绍了最常见不同人群会遇到的病原体。其中,流感在不同人群中排名第一。
针对5岁到14岁的儿童,肺炎支原体感染和腺病毒感染有所增加。相比于其他病毒,成人中的新冠病毒比例较高。在国际上,过去我们认为人偏肺病毒主要影响儿童,但这次儿童中病毒感染率并不突出,这可能与我们之前没有进行常规监测有关。在成年人中,人偏肺病毒感染率较高,可能因为我们采用了更多的二代基因测序方法,更容易检测到这种病毒。
03 治疗急性感染,能否提供统一的用药方案?
治疗急性呼吸道感染一直是老百姓关心的问题,能不能能提供统一的用药方案?尤其是儿科患者数量明显增加,存在医疗资源挤兑等问题。
要问有没有这样的方案?实际上执行起来还是很困难的,因为呼吸道感染涉及多种病原体,如果没有监测,就很难确定使用何种药物。
流感高发期间,有一个案例:80多岁的老人,出现体力不足和食欲下降,随后体温升至38.8摄氏度,使用了感冒退热药后症状仍未缓解,甚至在退烧后晚上体温再次升高,因此猜想会不会是流感,之后核酸检测显示阳性,使用了玛巴洛沙韦后症状明显好转。但其密切接触的老伴也出现低烧和咳嗽症状,一开始检测是阴性的,再次检测后发现其阳性,可能是由于病毒含量较低或者采样不够到位导致的,后续患者逐渐康复。这个案例表明,确诊呼吸道感染的病原体十分重要,在治疗方面多数情况下是有特效药的,有了确切的病原体检测,治疗方案就能更有针对性。

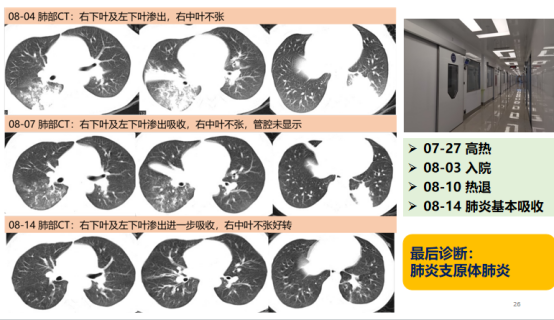
另外一个案例:14岁女孩因咳嗽和发烧被送到感染病科,最初怀疑是游泳后呛水所致,后来经过检查发现是肺炎支原体感染。最开始的时候,用头孢曲松+阿奇霉素,但治疗效果不佳,后改用头孢哌酮舒巴坦+多西环素治疗,结果显示肺部炎症加重了,所以我们就猜测会不会是其他病菌的感染造成这样的情景。
经过二代基因测序后,确定是肺炎支原体感染,没有其他病菌感染。随后根据检测结果采用了多西环素治疗,效果非常好。这再次证明对呼吸道感染的准确检测至关重要,因此无论是针对流感还是其他呼吸道病原体,有了准确的病原体检测,特效药物治疗的效果会更好。
针对流感病毒的治疗药物,我们强调尽早使用,在发烧48小时内使用效果更好。超过48小时使用时,效果就会下降,这也成为临床决策的考量之一:一方面我们鼓励不一定所有发烧都要马上去医院;但另一方面,如果病情延误两天到医院,特别是流感患者,延迟用药会影响治疗效果。
因此,我们需要平衡这些因素,对于病情较重的患者或易感人群,以及家庭成员中已有确诊病例的情况,对于第二代和第三代传染的人群,我们可以提前使用抗感染药物,避免免疫功能低下和未及时的抗病毒治疗带来的风险。
04 明确感染病原很重要,能在家测试吗?
了解呼吸道感染的病原体十分重要。一些人想在家里进行检测,就像我们对新冠病毒的检测一样。对于新冠的检测方法包括病毒培养、抗原检测、抗体检测以及核酸检测等,对病毒来说,培养并不适用于常规检测;抗体检测至少需要三至五天后才会显示阳性,有时甚至更久,这意味着无法早期诊断。对于抗原检测,我们之前在新冠疫情中使用较多,但针对流感等病毒,目前的抗原测试显示的阳性率仅约为30%左右,敏感性差。因此,对于精准诊治而言,目前这些检测技术仍不足以满足临床需求。
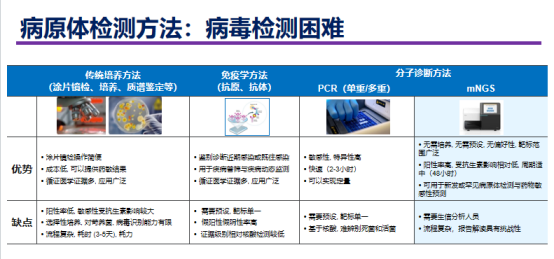
这促使我们考虑采用分子或核酸检测,这不仅适用于新冠病毒,也可用于流感等其他病原体检测,但目前有些病原体的核酸试剂盒尚未研发。在中山医院,我们关注主要的呼吸道感染病原体,如甲流和乙流病毒、支原体、呼吸道合胞病毒(RSV)、腺病毒和鼻病毒等。我们医院主要开展两种核酸监测方法:流感及RSV快速分子检测和呼吸道六联核酸检测。

这两种检测效果都还不错,但当前主要问题在于费用较高。如果能降低费用并扩大病原体检测范围,未来可以常规普及到快速、高通量的核酸检测,对中国急性呼吸道感染的精准诊治和防控极为重要。
目前有研发新的检测方法,包括涵盖十几种常见病原体,甚至包括相对少见的病原体,如人偏肺病毒、博卡病毒等。如果只检测3到6种病原体,虽然大部分的病原体可以覆盖,但可能还有20%到30%的病原体漏检,导致潜在加重病情的风险。
有一个典型案例,6月份我遇到一个病人,3天后肺部炎症明显增加,常规病原体检测呈阴性,因为有家庭成员多人发病,这个患者的孩子和先生都患有肺炎,入院后我们立即给她做了二代基因测序(NGS),这个NGS费用比较高,但发现了临床上少见的病原体“人偏肺病毒”。检验结果对改善患者预后,避免滥用抗生素,发挥了重要作用。
新冠疫情之后,我们希望对急性呼吸道感染的防控和诊治能够上升到一个新的台阶,充分发挥过去三、四年积累的经验,反思失败的案例和教训,这对国家和人民健康才是有价值的。
05 家里有人患急性呼吸道疾病,如何预防交叉传播?
家庭中有人患上急性呼吸道感染,如何预防交叉传播?这是一个非常重要的话题。我们之前在新冠出现时强调在家中进行隔离,但家庭隔离空间有限。而呼吸道传染病原体多样性,新冠等病原体感染后果严重程度各异。因此,对于患者,我们需要进行有效的预防,但有时需要权衡利弊。

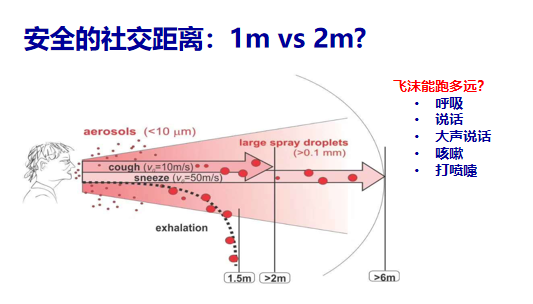
总体上来说,呼吸道感染尤其是流感,通常通过飞沫传播。某些呼吸道感染(如结核病)通过空气传播,较拥挤的家庭环境中难以有效防止病原体在空气中传播。因此,飞沫传播的预防要比空气传播而言相对容易一些。飞沫传播中,注意“咳嗽礼仪,呼吸卫生”,如打喷嚏的时候不要对着人,用衣袖遮挡一下;日常交往可使用口罩;此外,家庭成员即便佩戴口罩,也需采取其他防护措施,如保持清洁卫生,手接触的物体表面可擦拭消毒等。
对于家庭中有免疫功能较差的个体,需要严格执行防控措施。家庭成员免疫功能均正常,流感传播也不是什么大问题,要严格地、百分之百避免家庭传播的,可能性较小。
针对不同类型的呼吸道感染我们应该有不同的措施,对于新冠病例,需要特别小心,尤其是对于脆弱的群体,如老年人。对于其他一些普通感染,可能不需要那么严格的防护,这是我们在新冠期间所学到的。
06 出现哪些症状时,需要去医院就诊?
在出现呼吸道感染症状是否需要就医时,应权衡利弊和评估病情的严重性,特别是医疗资源紧张时,比如说,目前儿科就诊较为拥挤,但对于免疫功能较差的人群来说,应及时就医;急性呼吸道感染出现缺氧等情况时,需要立即就医。
不同人群对呼吸道感染的反应不同,如哮喘患者可能在感染后会出现明显哮鸣音,婴幼儿容易出现气道黏膜水肿阻塞,怀疑有类似情况时,需立即就医急诊处理。
对于病情的评估有时候会比较困难,如果自己无法判断,可以咨询医生,包括线上视频咨询。
07 在学校和工作场所,是否应坚持戴口罩?
前几天,国家疾病预防控制局刚发布了一份文件,《预防呼吸道传染病公众佩戴口罩指引》。文件强调鼓励某些情况下需要戴口罩,因为戴口罩对预防新冠等急性呼吸道感染至关重要。
对于这份文件的条款,需要仔细研读。对于普通人群,在任何场合都必须戴口罩吗?
戴口罩确实可以有效预防呼吸道感染,但如果过度依赖口罩,我们是否会回到三、四年前新冠疫情时的状态?我们甚至担心,长时间佩戴口罩会导致人群免疫功能进一步下降,这是否会导致更严重的呼吸道传染病爆发?我们需要进行深入研究、思考和评估。

有些情况下是不适合戴口罩的,比如运动时就不适合佩戴口罩。另外,口罩的作用是防止感染,但实际上口罩是双向防护的,如果你自己感染了呼吸道疾病,口罩也有助于减少传播。所以目前在许多工作场所或开会时,尤其是与病人无直接接触的情况下,我觉得并不需要强调过多的戴口罩。
在家庭中,如果有免疫力较弱的老人群体,一旦发生感染情况会非常危险,那应该在接触家庭成员时需要佩戴口罩。对于其他许多场景,我们需要权衡利弊。
我们知道国家疾控局要求在很多情况下要戴口罩,但另一方面,如果没有高风险感染,或者感染对于免疫功能较好的年轻人来说不构成大问题,我们也可以不强制佩戴口罩。我甚至听说一些省市提出要求学生上课时佩戴口罩,但我认为目前学校并不迫切需要学生佩戴口罩,更重要的是如果学校有患呼吸道感染的学生,要让他们休息,暂时不要到学校来。
我们需要改变过度依赖“全副武装”的防控措施的思维方式,而是应该正确认识哪些情况需要戴口罩,哪些情况不需要。
08 刚患过ARI,还有必要接种疫苗?
另外一个值得讨论的话题是:对于急性呼吸道感染的患者,是否需要再次接种疫苗?目前戴口罩和接种疫苗哪个更重要?
前面我们谈及“免疫债”是怎么来的,是因为以前的防控措施主要是切断传播途径,而在增强免疫功能方面的工作并不足,所以我们需要同时兼顾这两方面,目前更应强调的,是接种疫苗,但这并不意味着眼下所有呼吸道感染都有相应的疫苗可接种。
目前,流感疫苗似乎是一项非常有效的选择,流感疫苗在成本效益上表现出色,特别是对于免疫功能较弱的老年人群体以及一些特殊人群,如与老年人接触的保育员等,因此,我们应该积极推广流感疫苗的接种,此外,像肺炎链球菌疫苗等其他疫苗也是可以接种的,这些疫苗在评估中展现出良好的效果。
然而,遗憾的是,并非所有呼吸道传染病都有经过充分研究、安全且高效的疫苗。在这个领域,需要深入研究,改变目前的防控策略,我们的防控手段不能仅仅局限于以往的切断传播途径,我们还需提高免疫功能,特别是特异性免疫功能。

对于刚刚感染过流感的人是否需要接种流感疫苗,有不同的观点。有认为即使你感染了某种类型的流感,也可能需要接种其他类型的流感疫苗,这是有价值的。但这需要更全面的评估。
因此,在呼吸道传染病的防控方面,我们需要更多关注,尤其是最近半年国际上特别关注的 “免疫债”问题。我们需要在政策和实际操作层面上更加关注,提高整体人群的免疫功能。
09 呼吸道传染病防控的关键要素
最后,我们来讨论一下涉及到呼吸道传染病防控的三个关键要素。
首先是发现传染源,这可以通过快速的核酸检测来实现。在过去,我们会追踪密切接触者,但现在更侧重于通过准确的核酸检测来识别传染源,发现之后便是治疗传染源,使用相应的特效药物是呼吸道传染病防护中非常重要的手段。比如流感,如果患者及时接受治疗,传染期就会明显缩短,对于疫情防控至关重要。

第二,切断传播途径,这在过去三年多时间积累了丰富的经验。在这方面,我们做了很多工作,如防范飞沫传播、物体表面消毒、正确的手卫生和口罩佩戴政策等。
最后一个要素是保护易感人群,这不仅包括疫苗,还涉及到非特异性的免疫功能,其中包括保持良好的营养、充足的休息和睡眠,以及良好的心理状态。这些都有助于提升整体的免疫功能。
对于免疫功能较差的人群,我们需要采取保护性隔离措施,尽量让他们不要外出。在家庭内部,特别是独居的情况下,接触外来人员时要严格遵守戴口罩和做好呼吸道防护等措施。



